股骨头缺血性坏死是股骨头血供中断或受损,引起骨细胞及骨髓成分死亡及随后的修复,继而导致股骨头结构改变、股骨头塌陷,引起患者髋关节疼痛、关节功能障碍的疾病。股骨头坏死又称股骨头缺血性坏死,是骨科领域常见的疑难疾病。
股骨头坏死的罪魁祸首——缺血
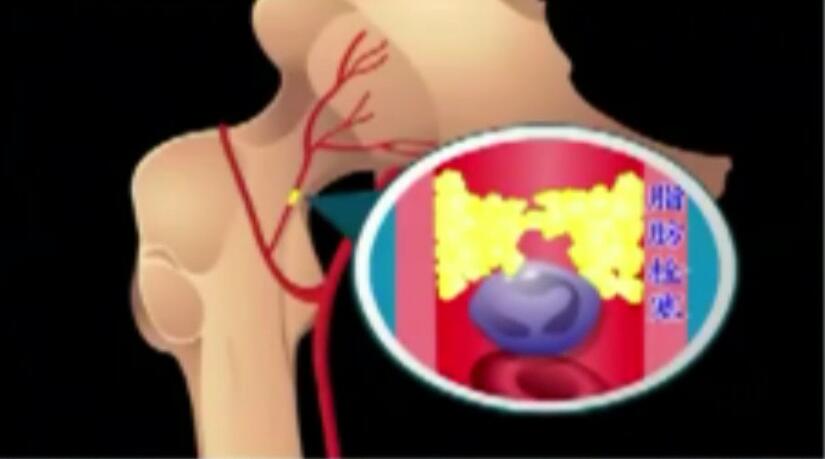
股骨头坏死的罪魁祸首——缺血为什么这样说,专家提示,骨骼看似坚若磐石,好像没有生命一样,本质上却是由无数活细胞构成的。既然是活细胞,新陈代谢就一刻不能停歇,随时需要氧气和营养物质的供应,代谢产物也要及时排出,否则细胞即便不因缺氧而"憋死",或得不到充足营养而"饿死",也会被自身代谢产生的废物"毒死"。由此可见,畅通血液供应对维护股骨头健康的重要性,一旦血液供应受阻,即便没有发生微生物感染,股骨头也会出现坏死的迹象。

股骨头的血供主要依靠囊外动脉环发出的外侧支持带和内侧支持带动脉,血管的吻合支量少且薄弱,当血管发生堵塞或是损伤时,当一支血管被阻断而另一支不能及时代偿时,即会造成股骨头的供血障碍。也就是说,股骨头坏死的"罪魁祸首"就是股骨头血液供应的破坏!
是什么原因造成了缺血
股骨头缺血性坏死的原因一般分为创伤性和非创伤性两大类。
创伤性:如股骨颈骨折、髋关节脱位、髋部外伤等直接或间接损伤股骨头血运,从而导致股骨头缺血坏死。
非创伤性患者:常见的诱发因素有大量应用激素、长期酗酒、潜水病、镰状细胞性贫血、高血脂、放射病、动脉硬化等等,发病机制不明。
怎样诊断是否患有股骨头坏死
1、询问病史:引发缺血性股骨头坏死发生的原因很多,除了激素、外伤、酒精等,还包括一些并发股骨头坏死的疾病,如肾虚,骨质疏松,风湿,类风湿,减压病,哮喘,红斑狼疮等等。
2、临床表现:患者患侧髋关节疼痛或膝关节疼痛,站立行走会加重,休息后减轻,且有关节僵硬感;随着病情的发展,上述症状会加重,可有剧痛感,关节活动明显受限,髋关节畸形,严重者还会出现跛行甚至不能行走。

3、X线检查:早期,坏死骨周围正常骨因充血而发生骨质疏松,坏死区骨密度相对增高,随病变发展,坏死骨小梁塌陷并相互潜入,体积压缩,使骨密度进一步增高;当坏死骨周围的肉芽组织伸入坏死区,病骨出现节裂和透亮区,那些尚未钙化的新骨也表现为坏死骨中的透亮区。
不治疗有什么危害
致残率提高。如早期不能得到及时有效的治疗,就会使股骨头塌陷,关节间隙变窄,最后导致骨关节炎,使病人髋关节功能,障碍而致残致瘫。
治疗费用增加。在早期只需采取保守疗法就可以进行治疗,费用自然是低一些,等发展到了晚期,股骨头塌陷,需要采取髋关节置换进行治疗,无论是手术费用、人工耗材费用、护理费用等都是一笔不小的治疗费用,及时治疗很关键,切莫等到病情加重在进行治疗,到时不仅身体遭罪,费用更是变得昂贵。
临床常见治疗方式
真的被诊断为股骨头坏死,一定要及时就诊,阻断病情发展才是最好的预防。目前对于早期股骨头缺血性坏死的诊疗康复情况较为理想。目前股骨头缺血性坏死治疗方法主要有:
“PMR血堵融通微创保髋诊疗体系 ”从股骨头坏死病源出发,融通三大动脉血堵,比起传统手术治疗更具有科学性,是目前比较科学系统的股骨头保髋诊疗体系,但适应症比较严格,晚期和血管壁受损严重者不适合。
限制负重:限制负重包括绝对卧床休息、借助拐杖或其他工具负重行走和其他措施,通过限制负重髋关节可以保护以免受到各种压力,直至股骨头血管再生和修复,恢复其强度。
药物治疗:起到一定缓解症状的作用,但不能康复,复发率高,因其无创性,仍是一个重要的研究方向。
植骨术:植骨术包括自体松质骨移植、自体皮质骨移植、异体骨移植、软骨移植。其中自体松质骨及皮质骨移植,自体松质骨具有良好的诱导成骨作用,可促进坏死股骨头的修复,皮质骨在股骨头修复过程中对坏死区域的关节软骨及软骨下骨起支撑作用,但是自体骨取骨本身就有是一次创伤,而且有些患者术后残留疼痛好久难以愈合。植骨术可用于FicatⅡ期、早期的Ⅲ期病人及中心减压失败的病人。因为并未对骨坏死的病因血运不通治疗,远期疗效尚有争议。